- Home
- Latest News
- Health Topics
- Health Tube
- MDTV
- Viral Sach (Fact Check)
- Bone Health Fact Check
- Brain Health Fact Check
- Cancer Related Fact Check
- Child Care Fact Check
- Dental and Oral health fact check
- Diabetes and Metabolic Health fact check
- Diet and Nutrition Fact Check
- Eye Health Fact Check
- Fitness fact check
- Gut health fact check
- Heart health fact check
- Kidney health fact check
- Liver health fact check
- Medical education fact check
- Men's health fact check
- Neurology Fact Check
- Respiratory Fact Check
- Skin and Hair Care Fact Check
- Vaccine and Immunization fact check
- Women's health fact check
- Health FAQ
- Vaccines
- Web Stories
- Home
- Latest News
- Health Topics
- Health Tube
- MDTV
- Viral Sach (Fact Check)
- Bone Health Fact Check
- Brain Health Fact Check
- Cancer Related Fact Check
- Child Care Fact Check
- Dental and Oral health fact check
- Diabetes and Metabolic Health fact check
- Diet and Nutrition Fact Check
- Eye Health Fact Check
- Fitness fact check
- Gut health fact check
- Heart health fact check
- Kidney health fact check
- Liver health fact check
- Medical education fact check
- Men's health fact check
- Neurology Fact Check
- Respiratory Fact Check
- Skin and Hair Care Fact Check
- Vaccine and Immunization fact check
- Women's health fact check
- Health FAQ
- Vaccines
- Web Stories
डाइलेटेड कार्डियोमायोपैथी (DCM): जब दिल की मांसपेशियाँ फैलकर कमजोर हो जाती हैं — जानिए कारण, लक्षण और इलाज”
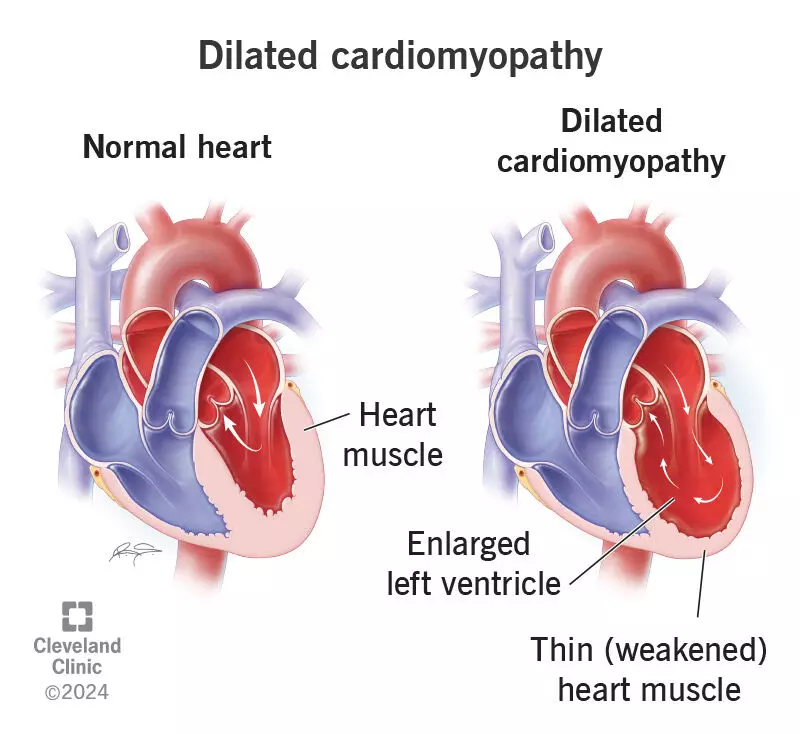
डाइलेटेड कार्डियोमायोपैथी (DCM) एक ऐसी हृदय बीमारी है जिसमें दिल की मांसपेशियाँ कमजोर होकर फैल जाती हैं, जिससे हृदय की पम्प करने की क्षमता घट जाती है। इसका असर शरीर के सभी हिस्सों में रक्त प्रवाह पर पड़ता है, और धीरे-धीरे हार्ट फेल्योर जैसे लक्षण उभरने लगते हैं। यह बीमारी किसी भी उम्र में हो सकती है — कभी वंशानुगत कारणों से, तो कभी संक्रमण, शराब, दवाओं या हार्मोनल असंतुलन के कारण। प्रारंभिक पहचान, नियमित जांच, और डॉक्टर द्वारा सुझाए गए उपचार का पालन इस बीमारी को नियंत्रित करने और जीवन की गुणवत्ता सुधारने की कुंजी है।
कार्डियोमायोपैथी क्या है?
डाइलेटेड कार्डियोमायोपैथी (DCM) हृदय की मांसपेशियों (हार्ट मसल) की बीमारी है। इसमें दिल की मांसपेशियाँ कमज़ोर/कठोर/मोटी हो सकती हैं, जिसके कारण हृदय का मुख्य पम्प कक्ष (अक्सर बायां वेंट्रिकल) फैल जाता है और उसकी पम्प करने की ताकत कम हो जाती है। इसका मतलब—शरीर को पर्याप्त खून/ऑक्सीजन नहीं मिल पाती और हार्ट फेल (Heart Failure) जैसे लक्षण उभरने लगते हैं।
कार्डियोमायोपैथी के कारण क्या है?
कार्डियोमायोपैथी (DCM) कई कारणों से विकसित हो सकती है—कई बार कारण पता भी नहीं चलता (Idiopathic) — यह सिर्फ हृदय की बीमारी नहीं, बल्कि शरीर की कई स्थितियों और जीवनशैली से जुड़ा एक जटिल विकार है। नीचे इसके प्रमुख कारण बताए गए हैं:
• कोरोनरी आर्टरी रोग (हृदय की नलियों में रुकावट)
• हाई ब्लड प्रेशर
• संक्रमण(इन्फेक्शन)/मायोकार्डाइटिस: वायरल इन्फेक्शन के बाद हृदय-मांसपेशी सूज जाती है
• कैंसर की कुछ दवाएँ, अन्य हृदय-हानिकारक दवाएँ/ज़हर
• थाइरॉइड, डायबिटीज/मेटाबोलिक सिंड्रोम, पोषण की कमी (थायमिन, सेलेनियम, L-कार्निटीन)
• शराब का अधिक सेवन, कुछ नशीले पदार्थ (कोकीन, मेथामफेटामाइन)
• दुर्लभ रूप से गर्भावस्था के आख़िरी महीनों में या डिलीवरी के कुछ महीनों बाद (परिपार्टम कार्डियोमायोपैथी)
• नींद में सांस रुकना (Obstructive Sleep Apnea), सार्कॉयडोसिस, हीमोक्रोमैटोसिस आदि
• लगातार तेज धड़कन (Tachycardia-induced), तनाव-जनित
• यदि परिवार में किसी को कार्डियोमायोपैथी/कम उम्र में हृदय रोग रहा है, तो डॉक्टर को ज़रूर बताइए—कुछ रूप वंशानुगत होते हैं।
क्या है आम लक्षण?
कार्डियोमायोपैथी के लक्षण अक्सर धीरे-धीरे दिखाई देते हैं और कई बार लोग इन्हें सामान्य थकान या बढ़ती उम्र का असर समझ लेते हैं। परंतु, ये संकेत दिल की कमजोरी (हार्ट फेल्योर) की ओर इशारा कर सकते हैं। प्रमुख लक्षण इस प्रकार हैं:
• सांस फूलना—पहले मेहनत पर, फिर कम मेहनत में, और गंभीर होने पर आराम की अवस्था में भी
• थकान, कमजोरी, चलने-फिरने में सहनशक्ति घट जाना
• पैर-टांग में सूजन, पेट फूलना, वजन तेजी से बढ़ना (पानी रुकने से)
• लेटते ही सांस लेने में तकलीफ, रात में घबराहट/खांसी के साथ नींद टूटना
• धड़कन का तेज/अनियमित होना (Palpitations), बेहोशी/चक्कर
• छाती में दर्द
• खाने में भूख कम, जल्दी पेट भरना
कब माने इमरजेंसी?
यदि छाती में दबाव/दर्द, गंभीर सांस की तकलीफ, बेहोशी, अचानक तेज धड़कन तो तुरंत नजदीकी आपातकाल (ER) जाएँ/एंबुलेंस बुलाएँ।
खतरा किसे ज़्यादा?
- कार्डियोमायोपैथी किसी भी उम्र में हो सकती है, लेकिन कुछ लोगों में इसका खतरा अधिक होता है।
- यदि परिवार में किसी सदस्य को डाइलेटेड कार्डियोमायोपैथी (DCM) रही हो या कम उम्र में अचानक हृदयगति रुकने से मृत्यु हुई हो, तो अन्य परिजनों में भी यह बीमारी विकसित होने की संभावना बढ़ जाती है।
- यह समस्या पुरुषों में थोड़ा अधिक देखी जाती है, हालांकि महिलाएँ भी इससे अछूती नहीं हैं।
- इसके अलावा, उच्च रक्तचाप, मधुमेह (डायबिटीज), मोटापा, और धूम्रपान या शराब का सेवन भी कार्डियोमायोपैथी के प्रमुख जोखिम कारक हैं।
- समय-समय पर हृदय की जाँच और स्वस्थ जीवनशैली अपनाना इस बीमारी से बचाव का सबसे अच्छा तरीका है।
निदान कैसे होता है?
कार्डियोमायोपैथी का पता लगाने के लिए सिर्फ लक्षणों पर निर्भर रहना पर्याप्त नहीं है — इसके लिए डॉक्टर द्वारा की गई विस्तृत जाँच और आधुनिक परीक्षणों की मदद से हृदय की कार्यक्षमता का सही मूल्यांकन किया जाता है। नीचे बताए गए तरीके इस बीमारी के निदान में सबसे महत्वपूर्ण हैं:
• डॉक्टर की जाँच: लक्षण, परिवार/दवाओं/शराब का इतिहास, शारीरिक परीक्षण
• ECG, एक्स-रे, खून की जाँचें (जैसे हार्मोन, किडनी, आयरन, BNP आदि)
• इकोकार्डियोग्राफी (2-D Echo Doppler): हृदय का फैलाव और पम्पिंग क्षमता (LVEF) का पता चलता है।
• जरूरत अनुसार होल्टर मॉनिटर, कार्डियक MRI, और कौरोनरी टेस्ट (CAD को करने हेतु)
• कुछ मामलों में जेनेटिक काउंसलिंग/टेस्ट
इलाज क्या है? (Treatment)
कार्डियोमायोपैथी का इलाज व्यक्ति की स्थिति और इसके कारण पर निर्भर करता है। सही समय पर उपचार शुरू करने से हृदय की कार्यक्षमता को सुधारा जा सकता है और जटिलताओं से बचा जा सकता है। उपचार के मुख्य उपाय निम्नलिखित हैं:
• उच्च रक्तचाप हो तो उसे नियंत्रित करने की दवाएँ
• हृदय के लिए दवाएँ डॉक्टर लिखेंगे और समय-समय पर समायोजित करेंगे
• अगर हार्ट फेल्योर है तो कुछ मरीजों में पेसमेकर जैसा छोटा उपकरण (कभी-कभी विशेष डिवाइस) लगाया जा सकता है, जिसे लगाने के लिए सर्जरी करनी होती है
• गंभीर मामलों में हार्ट ट्रांसप्लांट पर विचार किया जा सकता है—यह निर्णय कार्डियोलॉजिस्ट की टीम आपकी स्थिति देखकर लेती है
रोज़मर्रा की सावधानियाँ क्या है?
कार्डियोमायोपैथी के मरीजों के लिए सिर्फ दवाओं से ही नहीं, बल्कि रोज़मर्रा की आदतों से भी बड़ा फर्क पड़ता है। सही खानपान, नियमित निगरानी और स्वस्थ जीवनशैली अपनाकर हृदय को मजबूत रखा जा सकता है और दोबारा बीमारी बिगड़ने से बचा जा सकता है। इसके लिए कुछ आवश्यक सावधानियाँ इस प्रकार हैं:
• नमक नियंत्रित: डॉक्टर की सलाह अनुसार (~1.5–3 ग्राम/दिन; व्यक्तिगत सलाह मानें)
• दैनिक वजन: अचानक 1–2 किलो बढ़े तो डॉक्टर/क्लिनिक से संपर्क
• धूम्रपान/शराब बंद; नशीले पदार्थ बिल्कुल नहीं
• व्यायाम: डॉक्टर-निर्देश अनुसार नियमित, मध्यम तीव्रता का व्यायाम; अत्यधिक/प्रतियोगी खेल से बचें
• टीकाकरण: फ्लू, न्यूमोकोकस (डॉक्टर से पूछें)
• दवाएँ समय पर; NSAIDs व अन्य हृदय-हानिकारक दवाएँ बिना सलाह न लें
• पोषण: प्रोटीन पर्याप्त, ताज़ी सब्ज़ियाँ-फल; वजन अधिक हो तो सुरक्षित रूप से घटाएँ
• नींद में खर्राटे/दमे जैसे लक्षण हों तो स्लीप-एप्निया की जाँच कराएँ
परिवार की स्क्रीनिंग क्यों ज़रूरी?
यदि परिवार में DCM/कम उम्र में अचानक मौत का इतिहास हो, तो पहली पीढ़ी के रिश्तेदारों (माता-पिता, भाई-बहन, बच्चे) का ECG/इको समय-समय पर (आम तौर पर 3–5 वर्ष में) करवाना उपयोगी है। कई केस जेनेटिक होते हैं—इसलिए जेनेटिक काउंसलिंग मददगार है।
संभावित गंभीर परिणाम क्या है?
यदि कार्डियोमायोपैथी का समय पर इलाज न किया जाए या दवाओं का पालन ठीक से न हो, तो यह कई गंभीर जटिलताओं का कारण बन सकती है। ये समस्याएँ कभी-कभी जानलेवा भी हो सकती हैं। प्रमुख संभावित समस्याएँ इस प्रकार हैं:
• अचानक हृदय-गति रुकना/घातक अरिदमिया
• एट्रियल फिब्रिलेशन (धड़कन अनियमित)
• खून के थक्के—स्ट्रोक/फेफड़े में थक्का
• हृदय-विफलता का बिगड़ना
भविष्य और संभावनाएँ क्या है? (Prognosis)
कार्डियोमायोपैथी का भविष्य इस बात पर निर्भर करता है कि हृदय की कमजोरी कितनी गंभीर है, और मरीज इलाज व जीवनशैली का कितना पालन करता है। यह बीमारी पूरी तरह से ठीक न सही, पर समय पर इलाज और निरंतर देखभाल से नियंत्रित की जा सकती है।
अच्छी बात यह है कि कई मरीजों में, जब इलाज समय पर शुरू किया जाए और दवाएँ नियमित रूप से ली जाएँ, तो हृदय का आकार और पम्पिंग क्षमता (Ejection Fraction) धीरे-धीरे सुधर सकती है। इससे जीवन की गुणवत्ता बेहतर होती है, थकान और सांस फूलने जैसे लक्षण कम होते हैं, और सामान्य दिनचर्या फिर से संभव हो जाती है।
लेकिन यह ध्यान रखना जरूरी है कि दवाएँ अचानक बंद करने या डॉक्टर की सलाह के बिना बदलाव करने से बीमारी दोबारा बढ़ सकती है। इसलिए नियमित फॉलो-अप, दवाओं की समीक्षा, और स्वस्थ जीवनशैली का पालन बेहद आवश्यक है।
संतुलित आहार, नमक की कमी, तनाव नियंत्रण, और नियमित जांचें मिलकर कार्डियोमायोपैथी के मरीज को एक लंबा और सक्रिय जीवन जीने में मदद कर सकती हैं।
डॉक्टर से क्या पूछें?
कार्डियोमायोपैथी के इलाज में मरीज की जागरूकता और समझ बहुत महत्वपूर्ण होती है। अपने डॉक्टर से खुलकर सवाल पूछने से न केवल आपको बीमारी को बेहतर ढंग से समझने में मदद मिलेगी, बल्कि सही इलाज और जीवनशैली अपनाने में भी आसानी होगी। डॉक्टर से बातचीत के दौरान निम्न प्रश्न ज़रूर पूछें:
1. मेरी कार्डियोमायोपैथी का संभावित कारण क्या है?
कारण जानने से भविष्य में इस बीमारी की पुनरावृत्ति को रोका जा सकता है और अन्य परिवारजन भी सतर्क रह सकते हैं।
2. अगर यह किसी दूसरी बीमारी के कारण हुई है, तो क्या उस बीमारी का इलाज करने से मेरे लक्षण ठीक हो जाएंगे?
कभी-कभी थायरॉइड, डायबिटीज या संक्रमण जैसी स्थितियों को नियंत्रित करने से दिल की कार्यक्षमता सुधर सकती है।
3. मेरे लिए सबसे उपयुक्त इलाज क्या है — दवाओं से या किसी सर्जरी/डिवाइस से?
डॉक्टर आपकी स्थिति देखकर यह तय करते हैं कि आपको केवल दवा की जरूरत है या पेसमेकर, ICD जैसे विशेष उपकरण से भी लाभ मिलेगा।
4. मुझे अपनी जीवनशैली में कौन-कौन से बदलाव करने चाहिए?
खानपान, नमक की मात्रा, व्यायाम, तनाव नियंत्रण और नींद के पैटर्न पर डॉक्टर से विशेष सलाह लें।
5. क्या मुझे हार्ट फेल्योर (हृदय-विफलता) का खतरा है?
यह जानना जरूरी है ताकि आप समय-समय पर जांच कराते रहें और लक्षणों पर नज़र रख सकें।
6. क्या भविष्य में मुझे हार्ट ट्रांसप्लांट की आवश्यकता पड़ सकती है?
यह प्रश्न बीमारी के गंभीर चरण में विशेष रूप से प्रासंगिक है। डॉक्टर आपको बताएंगे कि किन परिस्थितियों में यह विकल्प सोचा जा सकता है।
समय पर पहचान और सतर्क देखभाल से दिल की सुरक्षा
डाइलेटेड कार्डियोमायोपैथी का समय पर पता लगना, गाइडलाइन-आधारित दवा-इलाज, चुने हुए मरीजों में ICD/CRT जैसे डिवाइस, और जीवनशैली में बदलाव—ये सब मिलकर अस्पताल में भर्ती, जटिलताओं और मृत्यु-जोखिम को घटा सकते हैं। परिवार-स्क्रीनिंग और नियमित फॉलो-अप उतने ही जरूरी हैं।
Heidenreich PA et al: 2022 AHA/ACC/HFSA guideline for the management of heart failure: a report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 3;79(17):e263-421, 2022
McDonagh TA et al: 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 42(36):3599-726, 2021
Arbelo E et al: 2023 ESC Guidelines for the management of cardiomyopathies. Eur Heart J. 44(37):3503-626, 2023
Bozkurt B et al: Current diagnostic and treatment strategies for specific dilated cardiomyopathies: a scientific statement from the American Heart Association. Circulation. 134(23):e579-646, 2016
Dr Prem Aggarwal, (MD Medicine, DNB Cardiology) is a Cardiologist by profession and also the Co-founder of Medical Dialogues. He is the Chairman of Sanjeevan Hospital in Central Delhi and also serving as the member of Delhi Medical Council

