- Home
- Latest News
- Health Topics
- Health Tube
- MDTV
- Viral Sach (Fact Check)
- Bone Health Fact Check
- Brain Health Fact Check
- Cancer Related Fact Check
- Child Care Fact Check
- Dental and Oral health fact check
- Diabetes and Metabolic Health fact check
- Diet and Nutrition Fact Check
- Eye Health Fact Check
- Fitness fact check
- Gut health fact check
- Heart health fact check
- Kidney health fact check
- Liver health fact check
- Medical education fact check
- Men's health fact check
- Neurology Fact Check
- Respiratory Fact Check
- Skin and Hair Care Fact Check
- Vaccine and Immunization fact check
- Women's health fact check
- Health FAQ
- Vaccines
- Web Stories
- Home
- Latest News
- Health Topics
- Health Tube
- MDTV
- Viral Sach (Fact Check)
- Bone Health Fact Check
- Brain Health Fact Check
- Cancer Related Fact Check
- Child Care Fact Check
- Dental and Oral health fact check
- Diabetes and Metabolic Health fact check
- Diet and Nutrition Fact Check
- Eye Health Fact Check
- Fitness fact check
- Gut health fact check
- Heart health fact check
- Kidney health fact check
- Liver health fact check
- Medical education fact check
- Men's health fact check
- Neurology Fact Check
- Respiratory Fact Check
- Skin and Hair Care Fact Check
- Vaccine and Immunization fact check
- Women's health fact check
- Health FAQ
- Vaccines
- Web Stories
वेंट्रिकुलर सेप्टल डिफेक्ट - सब कुछ जानिये!
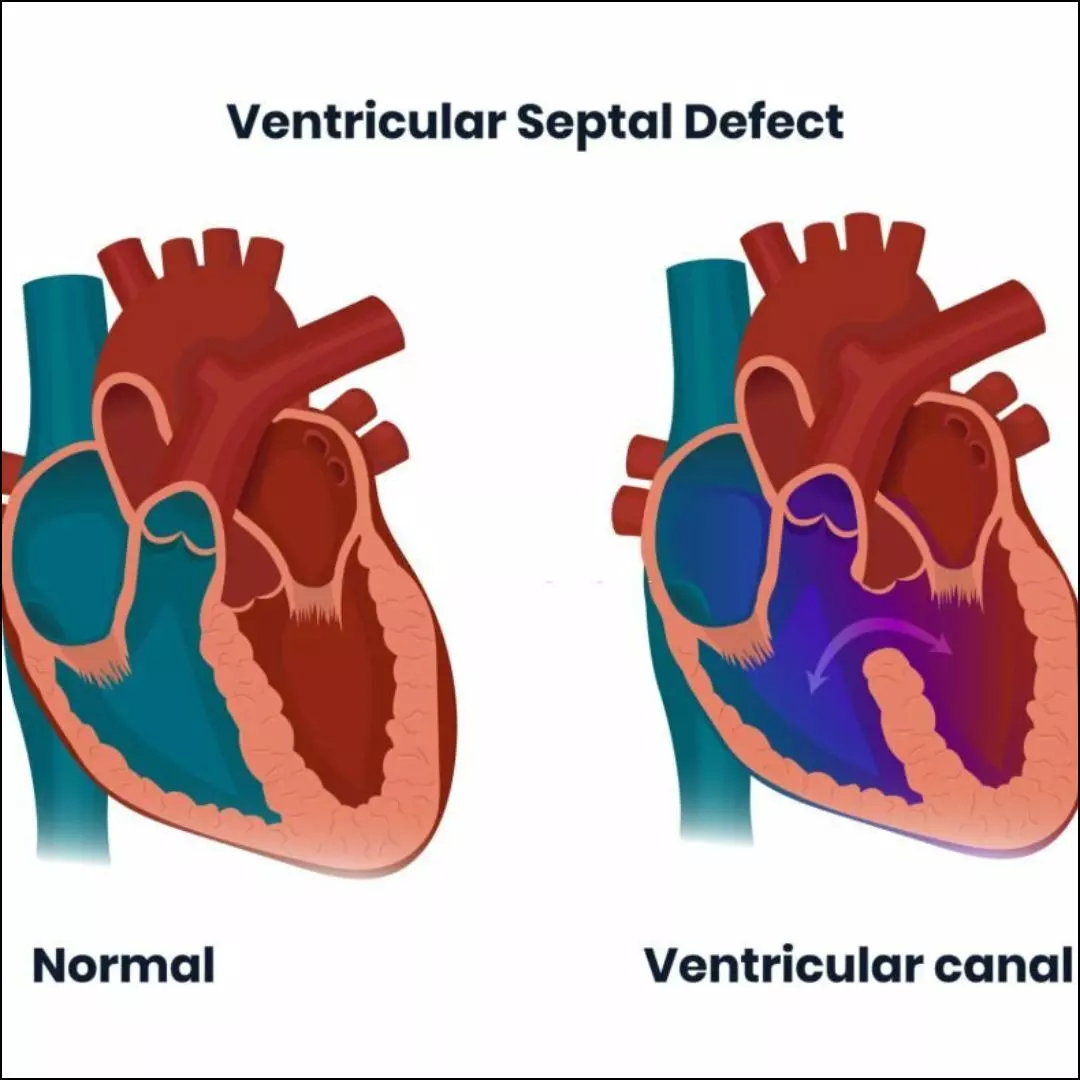
वेंट्रिकुलर सेप्टल डिफेक्ट (VSD) बच्चों में पाया जाने वाला सबसे आम जन्मजात हृदय रोग है। इसमें दिल के निचले दो कक्षों के बीच दीवार में छेद बन जाता है, लेकिन कई माता-पिता इसके बारे में पूरी जानकारी नहीं रख पाते।
छोटे VSD अपने-आप बंद भी हो सकते हैं, जबकि बड़े छेद इलाज मांगते हैं। यह बीमारी क्या है, क्यों होती है और कब खतरा बढ़ता है — आइए समझते हैं।
वेंट्रिकुलर सेप्टल डिफेक्ट क्या होता है?
हमारे दिल में चार कक्ष होते हैं — दो ऊपर (एट्रिया) और दो नीचे (वेंट्रिकल)। नीचे वाले दोनों वेंट्रिकल एक पतली दीवार (इंटरवेंट्रिकुलर सेप्टम) से अलग होते हैं। अगर इस दीवार में छेद हो जाए, तो उसे वेंट्रिकुलर सेप्टल डिफेक्ट (VSD) कहते हैं।
यह बच्चों में होने वाला सबसे आम जन्मजात हृदय रोग है। जब दिल में यह छेद रहता है, तो बाएँ वेंट्रिकल का ऑक्सीजन वाला साफ खून दाएँ वेंट्रिकल में चला जाता है। इससे फेफड़ों में ज़रूरत से ज़्यादा खून पहुँचने लगता है, जो आगे चलकर दिक्कतें पैदा कर सकता है।
दुनिया भर के जन्मजात हृदय रोगों में से लगभग 30% केस VSD के होते हैं। ज़्यादातर छोटे VSD कोई बड़ी समस्या नहीं करते और समय के साथ अपने-आप भी बंद हो जाते हैं।
वेंट्रिकुलर सेप्टल डिफेक्ट के प्रकार — कौन-सा छेद कैसा होता है?
वेंट्रिकुलर सेप्टल डिफेक्ट एक जैसा नहीं होता। छेद कहाँ है और कितना बड़ा है — इस पर बीमारी की गंभीरता, लक्षण और इलाज पर असर पड़ता है।
1. पेरिमेम्ब्रेनस वेंट्रिकुलर सेप्टल डिफेक्ट: यह दिल की ऊपरी पतली झिल्ली वाले हिस्से में होता है। यही सबसे आम प्रकार है — लगभग 70–80% VSD इसी श्रेणी में आते हैं।
2. मस्क्युलर वेंट्रिकुलर सेप्टल डिफेक्ट: यह दिल की निचली मांसपेशीय दीवार में होता है। इसमें एक बड़ा या कई छोटे छेद हो सकते हैं। अच्छी बात यह है कि ये छेद बढ़ती उम्र में अक्सर अपने-आप छोटे या बंद हो जाते हैं। ऐसे बच्चों को केवल नियमित डॉक्टर फॉलो-अप की ज़रूरत होती है।
3. इनलेट वेंट्रिकुलर सेप्टल डिफेक्ट: यह एट्रियोवेंट्रिकुलर वाल्व के पास होता है। यह अक्सर बड़े जन्मजात दोषों (जैसे AV canal defect) के साथ भी देखा जाता है। ऐसे मामलों में इलाज विशेषज्ञ केंद्रों में किया जाता है।
4. सुप्राक्रिस्टल / आउटलेट वेंट्रिकुलर सेप्टल डिफेक्ट: यह पल्मोनरी वाल्व के नीचे, फेफड़ों की ओर जाने वाले रास्ते के पास होता है। भारत, चीन और जापान में यह प्रकार ज़्यादा पाया जाता है। इसमें आगे चलकर Aortic वाल्व को नुकसान होने का खतरा रहता है, इसलिए अक्सर छोटे छेद पर भी डॉक्टर सर्जरी की सलाह देते हैं।
अगर आपके बच्चे में वेंट्रिकुलर सेप्टल डिफेक्ट का पता चला है, तो घबराएँ नहीं,
एक बार विशेषज्ञ पेडियाट्रिक कार्डियोलॉजिस्ट से समझ लें कि छेद किस प्रकार का है, कितना बड़ा है और इलाज की क्या ज़रूरत है।
वेंट्रिकुलर सेप्टल डिफेक्ट होने के कारण क्या है?
ज़्यादातर बच्चों में VSD का सटीक कारण पता नहीं चल पाता। फिर भी कुछ बातें जुड़ी हुई मानी जाती हैं::
● गर्भ के दौरान दिल का पूरी तरह न बन पाना
● आनुवंशिक (genetic) और पर्यावरणीय कारण
● कुछ जेनेटिक स्थितियाँ जैसे Down syndrome
● गर्भावस्था में संक्रमण (जैसे रूबेला)
● गर्भावस्था में शराब, धूम्रपान या कुछ दवाओं का असर
● अगर माता-पिता में से किसी को बचपन में वेंट्रिकुलर सेप्टल डिफेक्ट था, तो बच्चे में जोखिम बढ़ जाता है
वेंट्रिकुलर सेप्टल डिफेक्ट के लक्षण – किस उम्र में क्या दिख सकता है?
लक्षण वेंट्रिकुलर सेप्टल डिफेक्ट के आकार पर निर्भर करते हैं:
(1) शिशु (Infants)
छोटा वेंट्रिकुलर सेप्टल डिफेक्ट: छोटे वेंट्रिकुलर सेप्टल डिफेक्ट वाले शिशुओं में आमतौर पर कोई स्पष्ट शिकायत दिखाई नहीं देती। बच्चा सामान्य रूप से दूध पीता है, खेलता है और वजन भी ठीक से बढ़ता है। अक्सर इस स्थिति का पता तभी चलता है जब डॉक्टर नियमित जांच के दौरान दिल सुनते समय मर्मर (फूँक जैसी आवाज़) महसूस करते हैं।
मध्यम या बड़ा वेंट्रिकुलर सेप्टल डिफेक्ट: मध्यम या बड़े वेंट्रिकुलर सेप्टल डिफेक्ट वाले शिशुओं में लक्षण जन्म के कुछ हफ्तों से कुछ महीनों के भीतर उभरने लगते हैं। ऐसे बच्चों को दूध पिलाते समय जल्दी थकान हो सकती है और वे बीच–बीच में रुककर सांस लेते हैं। सांस का तेज़ चलना या हल्का हाँफना (टैकीप्निया) भी दिखाई दे सकता है। कई बार दूध पीते समय या रोते समय उन्हें पसीना भी आने लगता है।
इन शिशुओं का वजन अपेक्षित दर से नहीं बढ़ता, जिससे शरीर पतला या कमजोर लगता है। बार–बार छाती में संक्रमण, खाँसी या घरघराहट जैसी समस्याएँ भी आम हैं। बढ़ते असहजता के कारण बच्चा चिड़चिड़ा हो सकता है और उसकी नींद भी प्रभावित होती है।
2). बड़े बच्चों और वयस्कों में लक्षण
कुछ मामलों में छोटा वेंट्रिकुलर सेप्टल डिफेक्ट बचपन में नहीं पकड़ा जाता और व्यक्ति बड़े होने पर इसकी पहचान होती है। ऐसे बच्चों या वयस्कों में आमतौर पर कोई बड़ी समस्या नहीं होती और वे सामान्य जीवन जीते हैं।
कभी–कभी नियमित स्वास्थ्य जांच (routine health checkup) के दौरान दिल में हल्का मर्मर सुनाई देने पर इसकी पहचान होती है। थकान जैसी हल्की–फुल्की शिकायतें कभी–कभार हो सकती हैं, लेकिन अधिकांश ऐसे व्यक्ति सक्रिय रहते हैं और किसी विशेष प्रतिबंध की आवश्यकता नहीं पड़ती।
डॉक्टर वेंट्रिकुलर सेप्टल डिफेक्ट को कैसे पहचानते हैं?
डॉक्टर वेंट्रिकुलर सेप्टल डिफेक्ट की पहचान, अलग–अलग तरीकों से दिल की संरचना और उसकी कार्यप्रणाली का आकलन करके वेंट्रिकुलर सेप्टल डिफेक्ट की पुष्टि करते हैं।
1. शारीरिक परीक्षण (Physical Examination): सबसे पहले डॉक्टर स्टेथोस्कोप की मदद से दिल की धड़कन सुनते हैं।
छोटे वेंट्रिकुलर सेप्टल डिफेक्ट में अक्सर एक तेज़ holosystolic murmur—यानी पूरे systole में चलने वाली फूँक जैसी आवाज़—सुनाई देती है, और कई बार छाती पर हल्का कम्पन (thrill) भी महसूस होता है।
इसके विपरीत, बड़े वेंट्रिकुलर सेप्टल डिफेक्ट में murmur अपेक्षाकृत हल्का और “blowing” प्रकार का हो सकता है। इसके साथ ही यदि वेंट्रिकुलर सेप्टल डिफेक्ट बड़ा हो तो बच्चे में तेज़ सांस चलना, नाड़ी तेज़ होना, वजन कम होना या पेट के पास liver का बढ़ा हुआ महसूस होना जैसे हार्ट फेल्योर के संकेत भी दिखाई दे सकते हैं।
2. इकोकार्डियोग्राफी (ECHO): इकोकार्डियोग्राफी वेंट्रिकुलर सेप्टल डिफेक्ट का सबसे महत्वपूर्ण और विश्वसनीय परीक्षण है।
इस जाँच में दिल की अंदरूनी संरचना, वेंट्रिकुलर सेप्टल डिफेक्ट की जगह, आकार और प्रकार, छेद से बहने वाले खून की मात्रा, तथा फेफड़ों पर पड़ने वाले दबाव जैसी सभी महत्वपूर्ण जानकारी स्पष्ट रूप से दिखाई देती है। इसी वजह से इकोकार्डियोग्राफी से वेंट्रिकुलर सेप्टल डिफेक्ट का निदान लगभग 100% सटीकता के साथ किया जा सकता है और आगे की उपचार योजना भी इसी रिपोर्ट के आधार पर बनती है।
3. अन्य सहायक जाँचें
● ECG (इलेक्ट्रोकार्डियोग्राम) : यह जाँच दिल के कमरों पर पड़ने वाले दबाव और उनके बढ़ने–घटने का अंदाज़ा देती है। बड़े वेंट्रिकुलर सेप्टल डिफेक्ट में दिल के दाएँ या बाएँ हिस्से पर बढ़ा हुआ भार ECG में दिखाई दे सकता है।
● छाती का एक्स-रे : इससे दिल के आकार और फेफड़ों में खून की मात्रा की जानकारी मिलती है। बड़े वेंट्रिकुलर सेप्टल डिफेक्ट में अक्सर दिल का आकार बड़ा और फेफड़ों की रक्त–वाहिनियाँ अधिक भरी हुई दिखाई देती हैं।
● अन्य उन्नत जाँचें: कुछ जटिल या दुर्लभ मामलों में डॉक्टर MRI या कार्डियक कैथीटेराइजेशन (cardiac catheterization) जैसे विशेष परीक्षण भी कर सकते हैं, ताकि दिल की संरचना, दबाव और शंट की सटीक मात्रा का विस्तृत मूल्यांकन किया जा सके।
इलाज का लक्ष्य क्या है ?
वेंट्रिकुलर सेप्टल डिफेक्ट के इलाज की योजना बनाते समय डॉक्टर सबसे पहले यह देखते हैं कि उपचार से कौन-कौन से महत्वपूर्ण स्वास्थ्य लक्ष्य पूरे करने हैं, ताकि बच्चे का विकास सुरक्षित रहे और भविष्य में कोई गंभीर समस्या न हो।
● शिशु में हार्ट फेल्योर के लक्षण (तेज़ सांस, वजन न बढ़ना, बार–बार infection) को नियंत्रित करना
● दिल के वाल्व, फेफड़ों और दिल की मांसपेशी को लंबी अवधि की क्षति से बचाना
● फेफड़ों में स्थायी हाई प्रेशर और एइसेन्मेन्गेर सिंड्रोम (Eisenmenger syndrome) जैसी गंभीर जटिलताओं को रोकना
● बच्चे को सामान्य विकास और सामान्य जीवन देने की कोशिश करना
वेंट्रिकुलर सेप्टल डिफेक्ट का इलाज कैसे किया जाता है?
वेंट्रिकुलर सेप्टल डिफेक्ट का उपचार हर बच्चे के लिए अलग हो सकता है, क्योंकि यह इस बात पर निर्भर करता है कि छेद कितना बड़ा है, दिल पर कितना दबाव डाल रहा है, और बच्चा कितना लक्षणीय है।
1. छोटे वेंट्रिकुलर सेप्टल डिफेक्ट –
अधिकांश छोटे वेंट्रिकुलर सेप्टल डिफेक्ट अपने आप 2–4 वर्ष की उम्र तक बंद हो जाते हैं| छोटे वेंट्रिकुलर सेप्टल डिफेक्ट वाले बच्चों को सामान्यतः किसी विशेष दवा या सर्जरी की आवश्यकता नहीं होती। ऐसे मामलों में डॉक्टर केवल नियमित अंतराल पर जांच करते हैं ताकि यह देखा जा सके कि छेद धीरे–धीरे छोटा हो रहा है या नहीं। बच्चे की रोज़मर्रा की गतिविधियों पर किसी प्रकार की रोक नहीं होती, और अधिकांश बच्चे पूरी तरह सामान्य जीवन जी सकते हैं।
2. मध्यम या बड़े वेंट्रिकुलर सेप्टल डिफेक्ट -
जब वेंट्रिकुलर सेप्टल डिफेक्ट बड़ा होता है या बच्चा सांस फूलने, पसीना आने, या वजन न बढ़ने जैसे लक्षण दिखाता है, तो डॉक्टर कुछ दवाएँ शुरू कर सकते हैं। इनमें दिल की कार्यक्षमता को बेहतर बनाने वाली दवाएँ, ब्लड प्रेशर कम करने वाली दवाएँ, और शरीर से अतिरिक्त पानी निकालकर दिल पर दबाव घटाने वाली दवाएँ शामिल हो सकती हैं।
यह दवाएँ केवल लक्षण कम करती हैं, वेंट्रिकुलर सेप्टल डिफेक्ट को बंद नहीं करतीं। यदि दवाओं के बावजूद लक्षण बने रहते हैं या वेंट्रिकुलर सेप्टल डिफेक्ट अपने आप छोटा नहीं होता, तो फिर सर्जरी की योजना बनाई जाती है।
3. सर्जरी (Open Heart Surgery) – स्थायी और सुरक्षित उपचार
मध्यम और बड़े वेंट्रिकुलर सेप्टल डिफेक्ट वाले बच्चों में अक्सर सर्जरी की आवश्यकता पड़ती है। अधिकतर विशेषज्ञ सलाह देते हैं कि यह सर्जरी बच्चे की 1 वर्ष की उम्र से पहले कर दी जाए ताकि दिल और फेफड़ों पर कोई स्थायी नुकसान न हो। कुछ विशेष परिस्थितियों में — जैसे देर से पहचान या मामूली लक्षण—सर्जरी किशोरावस्था में भी की जा सकती है। आधुनिक तकनीकों के साथ वेंट्रिकुलर सेप्टल डिफेक्ट सर्जरी सुरक्षित और अत्यंत सफल मानी जाती है; अधिकांश बच्चों में इसी से समस्या पूरी तरह ठीक हो जाती है।
4. ट्रांसकैथेटर डिवाइस क्लोज़र (Transcatheter Device Closure)
कुछ विशेष परिस्थितियों में, खासकर muscular वेंट्रिकुलर सेप्टल डिफेक्ट वाले बच्चों में, बिना ओपन-हार्ट सर्जरी के भी वेंट्रिकुलर सेप्टल डिफेक्ट को बंद किया जा सकता है। इस तकनीक में एक पतली नली (कैथेटर) के माध्यम से दिल तक एक छोटा डिवाइस पहुँचाया जाता है, जिसे छेद पर लगाकर वेंट्रिकुलर सेप्टल डिफेक्ट को बंद कर दिया जाता है। यह तरीका केवल उन बच्चों के लिए उपयुक्त होता है जिनकी दिल की बनावट (anatomy) इस प्रक्रिया के लिए सही हो। फिलहाल यह उपचार सिर्फ़ कुछ ही विशेष केंद्रों में उपलब्ध है।
5. पल्मोनरी आर्टरी बैंडिंग (Pulmonary Artery Banding)
कुछ गंभीर स्थितियों में—जैसे बहुत छोटे, कमजोर शिशु या ऐसे बच्चे जिनमें दिल में कई वेंट्रिकुलर सेप्टल डिफेक्ट हों — तुरंत पूर्ण सर्जरी करना संभव नहीं होता। ऐसे में डॉक्टर पहले चरण में पल्मोनरी आर्टरी पर एक बैंड लगाते हैं, ताकि फेफड़ों में जाने वाले खून का बहाव नियंत्रित हो सके और फेफड़ों को नुकसान न पहुंचे। जब बच्चा थोड़ा बड़ा और मजबूत हो जाता है, तब दूसरे चरण में वेंट्रिकुलर सेप्टल डिफेक्ट की पूरी मरम्मत की जाती है और पल्मोनरी आर्टरी पर लगा बैंड हटा दिया जाता है।
अगर वेंट्रिकुलर सेप्टल डिफेक्ट का सही समय पर इलाज न हो तो क्या हो सकता है?
लंबे समय तक बड़े वेंट्रिकुलर सेप्टल डिफेक्ट को अनदेखा छोड़ देने से कई जटिलताएँ हो सकती हैं:
1. इंफेक्टिव एंडोकार्डाइटिस:
वेंट्रिकुलर सेप्टल डिफेक्ट वाले बच्चों में अक्सर दाँतों की खराब सफाई या मुँह से बैक्टीरिया के खून में जाने के कारण, दिल की अंदरूनी परत पर बैक्टीरिया चिपकने का जोखिम बढ़ जाता है। समय पर उपचार न मिले तो यह दिल पर स्थायी नुकसान कर सकता है।
2. एओर्टिक पुनर्जीवन (Aortic Regurgitation)
कुछ प्रकार के वेंट्रिकुलर सेप्टल डिफेक्ट —खासकर supracristal और perimembranous—एओर्टिक वाल्व को छेद की ओर खींच लेते हैं। इससे वाल्व लीक होने लगता है और बाएँ वेंट्रिकल पर अतिरिक्त भार पड़ता है। आगे चलकर यह दिल को कमजोर कर सकता है और सर्जरी की आवश्यकता भी हो सकती है।
3. सबऑर्टिक स्टेनोसिस या डबल-चेंबर्ड राइट वेंट्रिकल
छेद के ज़रिये तेज़ी से बहने वाला खून दिल के अंदर अनचाहा ऊतक बनाता है, जिससे नई रुकावट (obstruction) पैदा हो जाती है। इससे सांस फूलना, थकान और दिल पर अतिरिक्त दबाव बढ़ने जैसी समस्याएँ हो सकती हैं। ऐसे बच्चों को अक्सर आगे चलकर सर्जरी की आवश्यकता पड़ती है।
4. Eisenmenger Syndrome – सबसे गंभीर जटिलता
यदि बड़े वेंट्रिकुलर सेप्टल डिफेक्ट का समय पर उपचार न किया जाए, तो फेफड़ों में स्थायी हाई प्रेशर विकसित हो जाता है। इसके बाद खून का बहाव उल्टा हो जाता है (right-to-left shunt), जिससे शरीर में नीला खून पहुँचता है—इसे सायनोसिस कहते हैं। इस अवस्था में सांस लेने में तकलीफ, खून गाढ़ा होना, दिल और अन्य अंगों का नुकसान होना आम है। इस स्टेज पर वेंट्रिकुलर सेप्टल डिफेक्ट की सर्जरी लगभग असंभव हो जाती है
मरीज़ का भविष्य कैसा रहता है?
वेंट्रिकुलर सेप्टल डिफेक्ट होने पर बच्चे का भविष्य काफी हद तक इस बात पर निर्भर करता है कि छेद कितना बड़ा है, कब उसका पता चला और समय पर उपचार हुआ या नहीं। अच्छी बात यह है कि आधुनिक चिकित्सा के कारण अधिकांश बच्चों का दीर्घकालिक परिणाम (prognosis) बेहद अच्छा होता है।
● छोटा वेंट्रिकुलर सेप्टल डिफेक्ट : छोटे वेंट्रिकुलर सेप्टल डिफेक्ट वाले बच्चों का भविष्य लगभग हमेशा उत्कृष्ट होता है। लगभग 30–50% वेंट्रिकुलर सेप्टल डिफेक्ट दो साल की उम्र तक अपने आप बंद हो जाते हैं, और अधिकांश चार साल की उम्र तक इतने छोटे हो जाते हैं कि उनका कोई व्यावहारिक असर नहीं रहता। ऐसे बच्चों का विकास और जीवन बिल्कुल सामान्य रहता है|
● मध्यम वेंट्रिकुलर सेप्टल डिफेक्ट :
मध्यम आकार के वेंट्रिकुलर सेप्टल डिफेक्ट के मामले मिश्रित हो सकते हैं—कुछ अपने आप छोटे हो जाते हैं, कुछ में दवाओं से लक्षणों पर पूरी तरह नियंत्रण पाया जा सकता है, जबकि कुछ बच्चों को सर्जरी की जरूरत पड़ती है। लेकिन समय पर पहचान, नियमित निगरानी और सही फैसले होने पर इन बच्चों का भविष्य भी सामान्य ही रहता है और वे स्वस्थ जीवन जी सकते हैं।
● बड़ा वेंट्रिकुलर सेप्टल डिफेक्ट :
बड़े वेंट्रिकुलर सेप्टल डिफेक्ट आमतौर पर अपने आप बंद नहीं होते और बच्चों में बार–बार संक्रमण, वजन न बढ़ना या हार्ट फेल्योर जैसे लक्षण दिखा सकते हैं। ऐसे बच्चों में सर्जरी अक्सर निर्णायक और जीवन-रक्षक साबित होती है। सर्जरी के बाद बच्चे तेजी से विकास पकड़ लेते हैं। यदि सर्जरी समय पर हो जाए तो जीवन प्रत्याशा लगभग सामान्य रहती है।
सर्जरी के बाद क्या समस्याएँ हो सकती हैं?
वेंट्रिकुलर सेप्टल डिफेक्ट की सर्जरी आम तौर पर बहुत सुरक्षित होती है और ज़्यादातर बच्चे बिना किसी बड़ी परेशानी के ठीक हो जाते हैं। फिर भी, कुछ बच्चों में कुछ हल्की–फुल्की समस्याएँ दिखाई दे सकती हैं:
1. राइट बंडल ब्रांच ब्लॉक: यह एक तरह का बदलाव है जो ECG में दिखता है। ज़्यादातर बच्चों में इससे किसी भी तरह की दिक्कत नहीं होती और वे बिल्कुल सामान्य रहते हैं।
2. कंप्लीट हार्ट ब्लॉक: बहुत कम बच्चों में दिल की इलेक्ट्रिक सिग्नल चलने में दिक्कत आ सकती है। ऐसे दुर्लभ मामलों में पेसमेकर लगाने की ज़रूरत पड़ सकती है।
3. कुछ वाल्व का हल्का लीकेज: ट्राइकस्पिड या पल्मोनरी वाल्व में हल्का–सा लीक रह सकता है।अधिकतर मामलों में यह बहुत मामूली होता है और बच्चे को कोई परेशानी नहीं देता।
4. सीखने या ध्यान से जुड़ी हल्की कठिनाई: बहुत कम बच्चों में भविष्य में पढ़ाई या सीखने को लेकर हल्की समस्याएँ हो सकती हैं। लेकिन अच्छी बात यह है कि ज़्यादातर बच्चे बिल्कुल सामान्य तरह से स्कूल जा पाते हैं और रोजमर्रा की जिंदगी जीते हैं।
घर पर देखभाल कैसे करें?
वेंट्रिकुलर सेप्टल डिफेक्ट के निदान या उपचार के बाद, सही घरेलू देखभाल बच्चे को स्वस्थ रखने और जटिलताओं से बचाने में बहुत महत्वपूर्ण भूमिका निभाती है। माता-पिता को इन आवश्यक दिशानिर्देशों का पालन करना चाहिए:
⮚ दवाइयों से संबंधित सावधानियाँ : बच्चे को सभी दवाएँ डॉक्टर के बताए अनुसार नियमित रूप से दें। यदि एंटीबायोटिक दी गई हों, तो उनका पूरा कोर्स कराना बहुत महत्वपूर्ण है। डॉक्टर की सलाह के बिना बच्चे को aspirin बिल्कुल न दें, क्योंकि यह नुकसानदायक हो सकता है।
⮚ दाँतों की सफाई (Dental Care): अच्छी डेंटल हाइजीन वेंट्रिकुलर सेप्टल डिफेक्ट वाले बच्चों के लिए बहुत जरूरी है, क्योंकि दाँतों में जमा बैक्टीरिया खून में जाकर दिल पर असर डाल सकते हैं। बच्चे को नियमित रूप से ब्रश और फ्लॉस करने की आदत डालें। कुछ बच्चों को दाँतों की सफाई या डेंटल प्रक्रिया से पहले एंटीबायोटिक की आवश्यकता पड़ सकती है—इसके बारे में डॉक्टर से अवश्य पूछें।
⮚ अन्य महत्वपूर्ण सलाहें: यदि बच्चे का वजन ठीक से नहीं बढ़ रहा, तो डॉक्टर या डाइटिशियन से हाई–कैलोरी सप्लीमेंट्स के बारे में सुझाव लें। शरीर में छेद करवाने (body piercing) से बचें, क्योंकि इससे बैक्टीरिया खून में जा सकते हैं। नियमित follow-up विज़िट समय पर करवाना बेहद आवश्यक है, और यदि डॉक्टर सुझाव दें तो बच्चे को कार्डियोलॉजिस्ट द्वारा भी जांच करवाएँ।
डॉक्टर को कब दिखाएँ?
यदि आपका बच्चा रोज़मर्रा की गतिविधियों में असामान्य थकान दिखा रहा है या सांस लेने में संघर्ष कर रहा है, तो यह वेंट्रिकुलर सेप्टल डिफेक्ट से जुड़े लक्षण हो सकते हैं। ऐसे संकेत मिलने पर तुरंत बाल रोग विशेषज्ञ या पेडियाट्रिक कार्डियोलॉजिस्ट से संपर्क करें।
● सांस तेजी से चलना
● दूध पीते समय पसीना आना या तुरंत थक जाना
● बार–बार छाती में संक्रमण होना
● वजन न बढ़ना या रुक जाना
● त्वचा, होंठ या नाखूनों का नीला पड़ना (सायनोसिस)
तुरंत डॉक्टर को दिखाएँ यदि:
• 3 महीने से छोटा बच्चा – बुखार 100.4°F (38°C) या ज़्यादा
• 3 महीने से बड़ा बच्चा – बुखार 102.2°F (39°C) या ज़्यादा
• बच्चे को सांस लेने में कठिनाई हो
• त्वचा, होंठ या नाखून नीले या बहुत पीले दिखें
यदि डॉक्टर उपलब्ध न हों तो इंतज़ार न करें — तुरंत नजदीकी इमरजेंसी या अर्जेंट केयर केंद्र में जाएँ।
नियमित निगरानी क्यों जरूरी है?
नियमित निगरानी से यह सुनिश्चित होता है कि दिल ठीक तरीके से काम कर रहा है, छेद उम्मीद के अनुसार भर रहा है, और कोई नई जटिलता विकसित नहीं हो रही है।
1. छोटे–मध्यम वेंट्रिकुलर सेप्टल डिफेक्ट जिनमें सर्जरी की आवश्यकता नहीं होती:
ऐसे बच्चों की समय–समय पर क्लिनिकल जाँच और ECHO की जाती है ताकि यह देखा जा सके कि छेद अपने आप छोटा हो रहा है या कहीं दिल के वाल्व या फेफड़ों पर कोई नया असर तो नहीं पड़ रहा।
2. जिन बच्चों की वेंट्रिकुलर सेप्टल डिफेक्ट सर्जरी हो चुकी है:
सर्जरी के बाद शुरुआती कुछ वर्षों तक कार्डियोलॉजिस्ट की नियमित निगरानी जरूरी होती है। यदि कोई अवशिष्ट छेद (residual defect), फेफड़ों का उच्च दबाव या वाल्व की समस्या नहीं रहती, तो बच्चा आगे सामान्य, स्वस्थ जीवन जी सकता है।
3. Down Syndrome वाले बच्चे:
इनमें जन्म से ही दिल की बीमारियों का जोखिम अधिक होता है, इसलिए रूटीन ECHO कराना विशेष रूप से महत्वपूर्ण है।
समय पर निगरानी ही सुरक्षा की कुंजी
नियमित निगरानी और सही समय पर की गई जाँच यह सुनिश्चित करती है कि बच्चा वेंट्रिकुलर सेप्टल डिफेक्ट से जुड़ी किसी भी जटिलता से सुरक्षित रहे और स्वस्थ, सामान्य जीवन जी सके।
Minette MS et al: Ventricular septal defects. Circulation. 114(20):2190-7, 2006
Anderson B: Introduction to congenital heart disease. In: Anderson B, ed: A Sonographer's Guide to the Assessment of Heart Disease. MGA Graphics; 2013
Bernier PL et al: The challenge of congenital heart disease worldwide: epidemiologic and demographic facts. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu. 13(1):26-34, 2010
Graham TP Jr et al: Ventricular septal defect and aortic regurgitation. Prog Pediatr Cardiol. 14(2):163-73, 2001
Dr Prem Aggarwal, (MD Medicine, DNB Cardiology) is a Cardiologist by profession and also the Co-founder of Medical Dialogues. He is the Chairman of Sanjeevan Hospital in Central Delhi and also serving as the member of Delhi Medical Council

