- Home
- Latest News
- Health Topics
- Health Tube
- MDTV
- Viral Sach (Fact Check)
- Bone Health Fact Check
- Brain Health Fact Check
- Cancer Related Fact Check
- Child Care Fact Check
- Dental and Oral health fact check
- Diabetes and Metabolic Health fact check
- Diet and Nutrition Fact Check
- Eye Health Fact Check
- Fitness fact check
- Gut health fact check
- Heart health fact check
- Kidney health fact check
- Liver health fact check
- Medical education fact check
- Men's health fact check
- Neurology Fact Check
- Respiratory Fact Check
- Skin and Hair Care Fact Check
- Vaccine and Immunization fact check
- Women's health fact check
- Health FAQ
- Vaccines
- Web Stories
- Home
- Latest News
- Health Topics
- Health Tube
- MDTV
- Viral Sach (Fact Check)
- Bone Health Fact Check
- Brain Health Fact Check
- Cancer Related Fact Check
- Child Care Fact Check
- Dental and Oral health fact check
- Diabetes and Metabolic Health fact check
- Diet and Nutrition Fact Check
- Eye Health Fact Check
- Fitness fact check
- Gut health fact check
- Heart health fact check
- Kidney health fact check
- Liver health fact check
- Medical education fact check
- Men's health fact check
- Neurology Fact Check
- Respiratory Fact Check
- Skin and Hair Care Fact Check
- Vaccine and Immunization fact check
- Women's health fact check
- Health FAQ
- Vaccines
- Web Stories
एओर्टिक वाल्व स्टेनोसिस (Aortic Valve Stenosis) जब दिल का मुख्य वाल्व संकरा हो जाए, जानिए इस खतरनाक हृदय रोग के लक्षण और इलाज
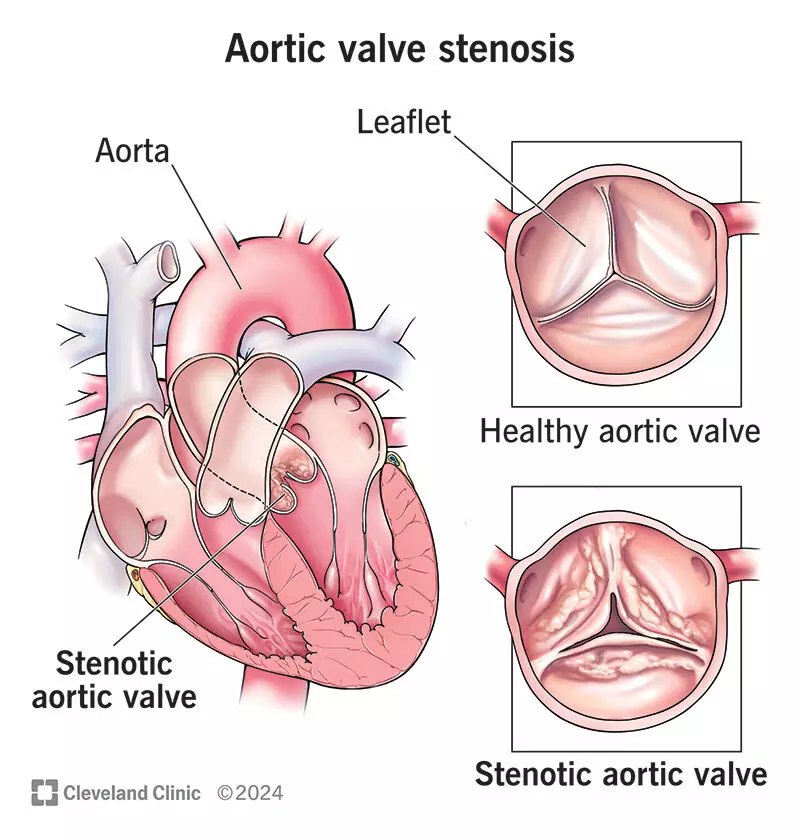
एओर्टिक वाल्व स्टेनोसिस में दिल का मुख्य वाल्व — जिसे एओर्टिक वाल्व कहा जाता है, धीरे-धीरे संकरा और कठोर हो जाता है। यह वाल्व दिल के बाएँ हिस्से लेफ्ट वेंट्रिकल (Left Ventricle) और महाधमनी (Aorta) के बीच रक्त प्रवाह को नियंत्रित करता है।
जब यह वाल्व तंग हो जाता है, लेफ्ट वेंट्रिकल से शरीर की ओर रक्त का बहाव रुक-रुक कर होता है, जिसके कारण दिल को पूरे शरीर में खून पंप करने के लिए ज़्यादा मेहनत करनी पड़ती है। समय के साथ यह अतिरिक्त दबाव दिल की मांसपेशियों को कमजोर कर देता है और हार्ट फेल्योर (Heart Failure) जैसी स्थिति पैदा कर सकता है।
यह बीमारी आमतौर पर धीरे-धीरे बढ़ती है — 10 से 15 साल तक कोई लक्षण नहीं दिखते। लेकिन जब यह गंभीर हो जाती है, तो सांस फूलना, सीने में दर्द और बेहोशी जैसे खतरनाक लक्षण सामने आते हैं।
समय पर पहचान और सही इलाज, खासकर वाल्व रिप्लेसमेंट (Valve Replacement), जीवन बचा सकता है।
एओर्टिक वाल्व स्टेनोसिस के मुख्य कारण क्या है?
एओर्टिक वाल्व स्टेनोसिस कई कारणों से हो सकता है — कुछ उम्र से जुड़े होते हैं, तो कुछ जन्मजात या अन्य बीमारियों के कारण विकसित होते हैं।
- उम्र बढ़ने के साथ कैल्शियम जमना – वाल्व की पत्तियों पर कैल्शियम जमने से वे कठोर और संकरी हो जाती हैं। यह सबसे आम कारण है।
- जन्मजात दोष (Bicuspid Valve) – सामान्यतः वाल्व में तीन पत्तियाँ होती हैं, लेकिन कुछ लोगों में यह दो पत्तियों वाला (बाइक्सपिड) वाल्व होता है।
- रूमैटिक फीवर (Rheumatic Fever) – बचपन या युवावस्था में हुआ संक्रमण वाल्व को नुकसान पहुँचा सकता है।
- जीन संबंधी कारण – परिवार में यह रोग होने पर जोखिम बढ़ जाता है; पुरुषों में बाइक्सपिड वाल्व अधिक पाया जाता है।
- सह-रोग (Comorbidities) – उच्च रक्तचाप, कोलेस्ट्रॉल, मधुमेह, और किडनी की बीमारियाँ रोग की प्रगति तेज़ करती हैं।
- रेडिएशन थेरेपी का प्रभाव – छाती पर हुआ रेडिएशन उपचार वाल्व को नुकसान पहुँचा सकता है।
लक्षण—कब सतर्क हों?
अक्सर लंबे समय तक कोई लक्षण नहीं दिखते; हल्के/मध्यम स्टेनोसिस को गंभीर होने में 10–15 साल लग सकते हैं। गंभीर होने पर ये लक्षण दिख सकते हैं:
• साँस फूलना – खासकर चलने या सीढ़ियाँ चढ़ने पर।
• असामान्य थकान या कमजोरी।
• सीने, गर्दन या बाँहों में दर्द या जकड़न (एंजाइना)।
• धड़कन तेज़ या अनियमित लगना (Palpitations)।
• चक्कर या बेहोशी – खासकर मेहनत या तनाव के बाद।
• लेटते ही साँस फूलना, रात में दम घुटना।
• पैरों या टखनों में सूजन।
तुरंत अस्पताल जाएँ, अगर: साँस तेज़ी से फूलने लगे, सीने में तीखा दर्द हो, बेहोशी आए, होंठ नीले पड़ें या अचानक स्थिति बिगड़ जाए।
किन लोगों को इससे ज्यादा खतरा है?
एओर्टिक वाल्व स्टेनोसिस विकसित होने की संभावना कुछ व्यक्तियों में अधिक होती है।
• उम्र 65 वर्ष या उससे अधिक।
• जन्मजात बाइक्सपिड एओर्टिक वाल्व।
जाँच कैसे होती है?
एओर्टिक वाल्व स्टेनोसिस का सही निदान करना बहुत ज़रूरी है, क्योंकि कई बार इसके लक्षण अन्य हृदय रोगों से मिलते-जुलते हैं। डॉक्टर विभिन्न जांचों के ज़रिए यह तय करते हैं कि वाल्व कितना संकरा है, दिल पर कितना दबाव पड़ रहा है, और उपचार की ज़रूरत कब है। आइए समझें यह प्रक्रिया विस्तार से:
1. शारीरिक परीक्षण (Physical Examination)
डॉक्टर स्टेथोस्कोप से सिस्टोलिक मर्मर सुनते हैं। यह एक विशेष प्रकार की “घरघराहट” जैसी आवाज़ होती है, जो छाती के ऊपरी दाहिने हिस्से में सुनाई देती है और कभी-कभी गर्दन की ओर जाती है। यह मर्मर वाल्व के संकरा होने का पहला संकेत हो सकता है।
2. इकोकार्डियोग्राम (Echocardiogram) — सबसे महत्वपूर्ण जांच
यह जाँच ध्वनि तरंगों (अल्ट्रासाउंड तरंगों)की मदद से दिल की संरचना, वाल्व की गति और रक्त के प्रवाह का वास्तविक चित्र दिखाती है| इस जाँच में कई महत्वपूर्ण माप लिए जाते हैं:
• अधिकतम रक्त प्रवाह वेग (Maximum Velocity), जो यह बताता है कि संकरे वाल्व से गुजरते समय रक्त कितनी तेज़ी से बह रहा है|
• औसत प्रेशर ग्रेडिएंट (Mean Pressure Gradient), जो यह मापता है कि रक्त को वाल्व से गुजरने में कितना प्रतिरोध मिल रहा है| वाल्व जितना संकरा होता जाता है, प्रेशर ग्रेडिएंट उतना ही बढ़ता जाता है, और उच्च ग्रेडिएंट गंभीर स्टेनोसिस की ओर इशारा करता है।
• वाल्व क्षेत्रफल (Valve Area), यह वाल्व का वास्तविक आकार बताता है। यदि यह क्षेत्रफल 1.0 cm² या उससे कम पाया जाए, तो इसे गंभीर एओर्टिक वाल्व स्टेनोसिस माना जाता है।
इकोकार्डियोग्राफी न केवल निदान की पुष्टि करती है बल्कि यह भी बताती है कि बीमारी कितनी आगे बढ़ चुकी है।
3. अन्य सहायक जांचें
कई बार स्थिति स्पष्ट करने या जटिल मामलों में अन्य जांचें भी की जाती हैं —
• ईसीजी (ECG): दिल की विद्युत गतिविधि और धड़कनों की गड़बड़ी दिखाता है।
• छाती का एक्स-रे: दिल का आकार, फेफड़ों में सूजन या तरल जमाव की जानकारी देता है।
• सीटी कैल्शियम स्कोर: वाल्व में जमे कैल्शियम की मात्रा मापने के लिए।
• कार्डिएक कैथेटराइजेशन: एक पतली ट्यूब (कैथेटर) को धमनी के रास्ते दिल तक ले जाकर रक्तचाप और ऑक्सीजन स्तर मापे जाते हैं — इससे वाल्व पर पड़े दबाव का सही आंकलन होता है।
• डोब्यूटामिन स्ट्रेस इको: विशेषकर उन मामलों में जहां रक्त प्रवाह कम है (Low-flow/Low-gradient), यह जांच दिखाती है कि वाल्व वास्तव में कितना तंग है और दिल की कार्यक्षमता कितनी बनी हुई है।
4. कार्डिएक MRI / CT स्कैन: इन आधुनिक इमेजिंग तकनीकों से एओर्टा का आकार, वाल्व की संरचना, और कैल्शियम जमाव की मात्रा का सटीक आकलन किया जा सकता है। यह विशेष रूप से तब उपयोगी होती हैं जब इको से पूरी जानकारी न मिल पाए या सर्जरी की योजना बनानी हो।
5. विशेषज्ञ की भूमिका: निदान के बाद, आपकी स्थिति की गंभीरता और अन्य सह-रोगों को ध्यान में रखते हुए कार्डियोलॉजिस्ट (हृदय-विशेषज्ञ) उपचार की रणनीति तैयार करते हैं। कई बार इसमें एक पूरी हार्ट टीम शामिल होती है — जिसमें कार्डियक सर्जन, इंटरवेंशन विशेषज्ञ और अन्य चिकित्सक मिलकर आपके लिए सर्वोत्तम विकल्प तय करते हैं।
एओर्टिक वाल्व स्टेनोसिस का पहचान केवल एक जांच से नहीं, बल्कि क्लिनिकल मूल्यांकन और आधुनिक इमेजिंग तकनीकों के संयोजन से किया जाता है। समय पर जांच करवाना इस रोग की गंभीरता को पहचानने और सही समय पर उपचार शुरू करने की कुंजी है।
बीमारी के कितने चरण हैं?
एओर्टिक वाल्व स्टेनोसिस (Aortic Valve Stenosis) धीरे-धीरे बढ़ने वाली बीमारी है। डॉक्टर इसकी गंभीरता को समझने के लिए इसे चार मुख्य चरणों (Stages) में बाँटते हैं — A, B, C, और D. प्रत्येक चरण बीमारी की अलग स्थिति और उपचार की दिशा बताता है।
1. चरण A – जोखिम वाला (At-risk stage): इस चरण में व्यक्ति को अभी बीमारी नहीं होती, लेकिन उसके रिस्क फैक्टर मौजूद होते हैं।
• एओर्टिक वाल्व पर हल्का-फुल्का कैल्शियम जमना या मोटापन दिख सकता है, पर अभी यह रक्त प्रवाह को प्रभावित नहीं करता।
• वाल्व से रक्त का प्रवाह वेग (Velocity) 2 मीटर प्रति सेकंड से कम होता है।
• इस स्तर पर सबसे ज़रूरी है — संतुलित जीवनशैली, नियमित स्वास्थ्य-जांच, और जोखिम कारकों (जैसे उच्च रक्तचाप, कोलेस्ट्रॉल, धूम्रपान) को नियंत्रित रखना।
2. चरण B – बढ़ता हुआ या प्रगतिशील (Progressive stage): इस अवस्था में बीमारी की शुरुआत हो चुकी होती है, लेकिन व्यक्ति में अभी लक्षण नहीं होते।
• वाल्व थोड़ा कठोर और संकरा हो जाता है, जिससे रक्त प्रवाह में हल्का अवरोध आने लगता है। यह अवरोध हल्का से मध्यम हो सकता है।
• नियमित इकोकार्डियोग्राफी से इसकी निगरानी बहुत ज़रूरी है ताकि यह पता चलता रहे कि संकुचन कितनी तेजी से बढ़ रहा है।
• इस चरण में डॉक्टर आमतौर पर जीवनशैली सुधार और सालाना या दो सालाना इको जांच की सलाह देते हैं।
3. चरण C – गंभीर लेकिन बिना लक्षण (Severe – Asymptomatic stage)
• इस अवस्था में वाल्व का संकुचन गंभीर स्तर तक पहुँच जाता है, पर व्यक्ति को अभी तक लक्षण महसूस नहीं होते। इस स्तर पर बीमारी “खामोश” (silent) होती है, पर दिल पर भारी दबाव डाल रही होती है।
• इस चरण को दो भागों में बाँटा जाता है:
• C1: वाल्व गंभीर रूप से संकरा है, लेकिन दिल की पंपिंग क्षमता (Ejection Fraction – EF) सामान्य रहती है।
• C2: वाल्व गंभीर रूप से संकरा है और EF 50% से कम हो जाती है — यानी दिल की ताकत घटने लगती है।
• डॉक्टर आमतौर पर इस स्थिति में करीबी निगरानी (हर 6–12 महीने इको) की सलाह देते हैं, और कुछ मामलों में वाल्व बदलना (Valve Replacement) भी सुझाया जा सकता है ताकि दिल की कार्यक्षमता और न गिरे।
4. चरण D – गंभीर और लक्षणयुक्त (Severe – Symptomatic stage): यह बीमारी का सबसे खतरनाक चरण है, जिसमें लक्षण स्पष्ट रूप से दिखने लगते हैं।
• मरीज को साँस फूलना, सीने में दर्द, चक्कर या बेहोशी जैसी तकलीफें होने लगती हैं।
• इस स्तर पर वाल्व बहुत संकरा हो जाता है और दिल को रक्त पंप करने में अत्यधिक मेहनत करनी पड़ती है।
• इसे तीन उपश्रेणियों में बाँटा जाता है:
• D1 (हाई-ग्रेडिएंट एएस): वाल्व के पार रक्त प्रवाह का वेग ≥4 m/s या प्रेशर ग्रेडिएंट ≥40 mmHg — यानी रक्त प्रवाह में तीव्र अवरोध।
• D2 (लो-फ्लो/लो-ग्रेडिएंट एएस, EF कम): दिल की पंपिंग ताकत कम हो चुकी है, इसलिए दबाव कम दिखता है लेकिन वाल्व संकरा बहुत है।
• D3 (लो-फ्लो/लो-ग्रेडिएंट एएस, EF सामान्य): दिल की ताकत सामान्य रहती है पर स्ट्रोक वॉल्यूम कम होता है, जिससे प्रवाह धीमा हो जाता है।
• इस चरण में तुरंत उपचार आवश्यक होता है — आमतौर पर सर्जिकल या ट्रांसकैथेटर वाल्व रिप्लेसमेंट (SAVR/TAVR) ही जीवन रक्षक विकल्प होता है।
उपचार के लक्ष्य क्या है?
एओर्टिक वाल्व स्टेनोसिस के इलाज का मुख्य उद्देश्य केवल बीमारी को नियंत्रित करना नहीं, बल्कि दिल को लंबे समय तक स्वस्थ और सक्रिय बनाए रखना है। चूंकि यह रोग धीरे-धीरे बढ़ता है और दिल की कार्यक्षमता को प्रभावित करता है, इसलिए उपचार की योजना को सोच-समझकर और चरणबद्ध तरीके से बनाया जाता है। उपचार के तीन मुख्य लक्ष्य होते हैं
1. लक्षणों को कम करना : इलाज का पहला लक्ष्य बिमारी के लक्षणों को कम करना और मरीज की जीवन-गुणवत्ता में सुधार लाना है। डॉक्टर कुछ दवाओं की मदद से दिल पर पड़ने वाला दबाव घटाते हैं और रक्त प्रवाह को सुचारू रखते हैं।
लक्षण कम होने से मरीज रोजमर्रा की गतिविधियाँ जैसे चलना, सीढ़ियाँ चढ़ना या हल्का व्यायाम आराम से कर पाते हैं। हालाँकि दवाएँ वाल्व को खोल नहीं सकतीं, लेकिन राहत और स्थिरता प्रदान कर सकती हैं, जब तक कि वाल्व रिप्लेसमेंट की आवश्यकता न हो जाए।
2. बाएँ निलय (लेफ्ट वेंट्रिकल) को क्षति से बचाना: एओर्टिक वाल्व स्टेनोसिस में दिल का बायाँ हिस्सा — जिसे बायाँ निलय (लेफ्ट वेंट्रिकल) कहते हैं — सबसे अधिक प्रभावित होता है। जब वाल्व संकरा हो जाता है, तो दिल को रक्त पंप करने के लिए अधिक बल लगाना पड़ता है। समय के साथ यह लगातार दबाव लेफ्ट वेंट्रिकल की दीवारों को मोटा और मांसपेशियों को कमज़ोर बना सकता है। यह स्थिति आगे चलकर हार्ट फेल्योर का कारण बन सकती है।
इलाज का दूसरा प्रमुख उद्देश्य है —
• इस अतिरिक्त दबाव को कम करना,
• दिल की मांसपेशियों की ताकत को बचाना, और
• स्थायी क्षति से पहले समस्या का समाधान करना।
3. सही समय पर वाल्व बदलना (Timely Valve Replacement) : वाल्व रिप्लेसमेंट इस बीमारी का एकमात्र निर्णायक उपचार है — क्योंकि दवाएँ संकुचन को ठीक नहीं कर पातीं। इसलिए तीसरा और सबसे महत्वपूर्ण लक्ष्य होता है वाल्व बदलने का सही समय पहचानना।
• बहुत जल्दी सर्जरी करने से अनावश्यक जोखिम बढ़ सकता है,
• जबकि बहुत देर करने पर दिल को स्थायी नुकसान हो सकता है।
इसीलिए डॉक्टर नियमित इकोकार्डियोग्राफी, लक्षणों की निगरानी और अन्य जाँचों के आधार पर तय करते हैं कि ऑपरेशन कब किया जाए।
आज के समय में सर्जिकल (SAVR) और ट्रांसकैथेटर (TAVR) दोनों विकल्प उपलब्ध हैं — और निर्णय हर मरीज की उम्र, स्वास्थ्य स्थिति, जोखिम और जीवनशैली को देखकर किया जाता है। यदि यह तीनों लक्ष्य संतुलित रूप से पूरे किए जाएँ, तो मरीज लंबे समय तक स्वस्थ, सक्रिय और सुरक्षित जीवन जी सकता है।
उपचार के विकल्प क्या है?
उपचार आपकी गंभीरता और लक्षणों पर निर्भर करता है। सभी मरीजों को नियमित फॉलो-अप व जाँच की आवश्यकता होती है।
1) निगरानी (यदि रोग हल्का है)
• हल्के मामलों में केवल नियमित फॉलो-अप और इको से निगरानी।
• रक्तचाप, शुगर, कोलेस्ट्रॉल नियंत्रण; धूम्रपान बंद; नियमित हल्की–मध्यम एक्सरसाइज (पर लक्षणयुक्त एएस में भारी मेहनत, खेल से बचें).
2) दवाइयाँ :
• रिद्म /रेट नियंत्रक दवाएँ (धड़कन को नियमित रखने के लिए)।
• ब्लड थिनर (Anticoagulants): खून के थक्के से बचाव के लिए, विशेष परिस्थितियों में।
• एंटीबायोटिक: संक्रमण-निरोध के लिए, डॉक्टर की सलाह अनुसार।
महत्वपूर्ण सावधानी: गंभीर एएस में कुछ वेसोडाइलेटर अचानक लो-BP करा सकते हैं—डॉक्टर की कड़ी निगरानी में ही।
3) वाल्व रिप्लेसमेंट — निर्णायक उपचार
• ओपन-हार्ट सर्जरी (SAVR): बड़ा चीरा, वाल्व को मैकेनिकल / बायोप्रोस्थेटिक वाल्व से बदला जाता है।
• ट्रांसकैथेटर एओर्टिक वाल्व रिप्लेसमेंट (TAVR): छोटे चीरे से कैथेटर के जरिए नया वाल्व डाला जाता है (ज्यादातर जांघ की धमनी से)।
यही इस रोग का “इलाज” है—दवाएँ वाल्व को चौड़ा नहीं करतीं, बस लक्षण-संभाल में मदद कर सकती हैं।
किस उपचार को चुनें?
यह निर्णय हार्ट-वाल्व टीम (कार्डियोलॉजिस्ट, कार्डियक सर्जन, इंटरवेंशनिस्ट) आपके सर्जिकल जोखिम, उम्र, फ्रेलिटी, साथ की बीमारियाँ, धमनियों/कोरोनरी की स्थिति, और आपकी प्राथमिकताओं देखकर करती है।
• बहु-धमनी कोरोनरी रोग हो तो कई बार SAVR + CABG बेहतर।
• बहुत उच्च जोखिम/न सर्जरी योग्य—तो TAVR प्राथमिकता।
वाल्व बदलने के बाद देखभाल (संकेत मात्र) कैसे करें?
एओर्टिक वाल्व बदलने के बाद सही देखभाल बेहद महत्वपूर्ण है, क्योंकि यह नए वाल्व की सुरक्षा, दिल की कार्यक्षमता में सुधार और जटिलताओं से बचाव सुनिश्चित करती है और रिकवरी को सुरक्षित और प्रभावी बनाने में मदद करते हैं।
• डॉक्टर के निर्देशानुसार ब्लड थिनर/एंटिप्लेटलेट (वारफेरिन/एस्पिरिन/क्लोपिडोग्रेल) की योजना—INR मॉनिटरिंग सहित।
• डेंटल प्रोसीजर से पहले कुछ स्थितियों में इन्फेक्टिव एंडोकार्डाइटिस प्रोफाइलैक्सिस (एंटीबायोटिक) सलाह दी जा सकती है—“इस संबंध में अपने कार्डियोलॉजिस्ट की लिखित सलाह या निर्देश अपने पास रखें।
• कार्डियक रिहैब/चलना-फिरना, BP-शुगर नियंत्रण, धूम्रपान पूर्णतः बंद।
किन बातों से बचें? (पिटफॉल्स)
एओर्टिक स्टेनोसिस के इलाज और निगरानी के दौरान कुछ सावधानियाँ बहुत ज़रूरी होती हैं, क्योंकि छोटी-सी लापरवाही भी गंभीर जटिलताएँ पैदा कर सकती है। नीचे दी गई बातें बताते हैं कि किन परिस्थितियों और गलतियों से बचना चाहिए ताकि उपचार सुरक्षित और प्रभावी रहे।
• लक्षणयुक्त एओर्टिक स्टेनोसिस में Exercise Stress Test कराना वर्जित—जटिलताओं का खतरा।
• हार्ट फेल्योर + गंभीर एओर्टिक स्टेनोसिस में बिना निगरानी वेसोडाइलेटर देना खतरनाक हो सकता है।
• कई उम्रदराज़ मरीजों में कई सह-रोग होते हैं—लक्षणों का कारण एएस है या कुछ और, यह टीम-एप्रोच से स्पष्ट करें।
घर पर देखभाल व जीवनशैली कैसी हो?
एओर्टिक वाल्व स्टेनोसिस में दवाओं और चिकित्सा इलाज के साथ-साथ घर पर की जाने वाली देखभाल और स्वस्थ जीवनशैली बेहद महत्वपूर्ण भूमिका निभाती है। यह न केवल लक्षणों को नियंत्रित करती है, बल्कि बीमारी की प्रगति को धीमा करने और दिल को सुरक्षित रखने में भी मदद करती है। निम्नलिखित उपाय मरीजों और उनके परिवारों के लिए मार्गदर्शिका का काम करते हैं।
1. खानपान:
• हार्ट-हेल्दी डाइट: ताज़ी सब्ज़ियाँ-फल, साबुत अनाज, लो-फैट डेयरी, दालें/लीन प्रोटीन।
• कम नमक, कम शक्कर, कम सैचुरेटेड फैट।
• कैफीन सीमित रखें (धड़कन/रिद्म पर असर पड़ सकता है)।
• डिब्बाबंद/प्रोसेस्ड/तला भोजन कम करें।
2. दिनचर्या
• नियमित व्यायाम करें—पर कितना और कैसा, यह अपने डॉक्टर से तय करें।
• हल्के मामलों में केवल बहुत तीव्र कसरत (जैसे भारी वेट लिफ्टिंग) से बचना पड़ सकता है।
• गंभीरता बढ़ने पर गतिविधि पर और पाबंदियाँ हो सकती हैं।
3. रक्तचाप, शुगर, कोलेस्ट्रॉल—लक्ष्य पर रखें; दवाएँ नियमित लें।
4. वज़न नियंत्रित रखें।
5. शराब सीमित:
महिलाओं के लिए 0–1 ड्रिंक/दिन, पुरुषों के लिए 0–2 ड्रिंक/दिन (1 ड्रिंक = 355 mL बीयर या 148 mL वाइन या 44 mL हार्ड लिकर)।
6. तंबाकू/निकोटिन बिल्कुल न लें (सिगरेट, वेपिंग, चबाने वाला तंबाकू आदि)।
7. बिना लक्षण: रोज़ 30 मिनट हल्की–मध्यम कसरत (डॉक्टर की सलाह अनुसार).
8. लक्षणयुक्त: भारी मेहनत/दौड़-भाग से बचें; यात्रा/कार्य-योजना डॉक्टर से पूछकर।
9. इको की तारीखें मिस न करें; लक्षण बढ़ें तो अगली नियुक्ति का इंतज़ार न करें—तुरंत दिखाएँ।
10. दाँत/मुँह की सफाई अच्छी रखें; किसी भी बड़े दंत-प्रक्रिया से पहले कार्डियोलॉजिस्ट से सलाह।
11. अपनी इको/रिपोर्ट्स/दवाओं की सूची साथ रखें; इमरजेंसी में काम आती है
तुरंत मदद कब लें?
एओर्टिक वाल्व स्टेनोसिस के मरीजों में कुछ लक्षण अचानक गंभीर रूप ले सकते हैं और जीवन के लिए खतरा बन सकते हैं। ऐसे समय पर तुरंत चिकित्सा सहायता लेना बेहद ज़रूरी है। नीचे बताए गए संकेतों को आपातकाल (Emergency) समझकर तुरंत अस्पताल पहुँचें या सहायता बुलाएँ।
इनमें से कोई भी लक्षण हो तो इमरजेंसी मानें:
• सीने में दर्द या जकड़न
• साँस लेने में तकलीफ़
• चक्कर/बेहोशी जैसा लगे
• धड़कन बहुत तेज़/अनियमित लगे
तुरंत आपातकालीन नंबर पर कॉल करें — 108/112 इंतज़ार न करें, खुद गाड़ी चलाकर अस्पताल न जाएँ।
सही इलाज ही जीवन की कुंजी
एओर्टिक वाल्व स्टेनोसिस एक ऐसी हृदय-सम्बंधी बीमारी है जो धीरे-धीरे बढ़ती है लेकिन समय रहते पहचान और उपचार न होने पर यह जानलेवा भी साबित हो सकती है। इस रोग में दिल का वाल्व संकरा हो जाता है, जिससे रक्त प्रवाह में रुकावट आती है और दिल को ज़रूरत से ज़्यादा मेहनत करनी पड़ती है।
इसलिए, समय पर इकोकार्डियोग्राफी कराना, लक्षणों को गंभीरता से लेना, और सही समय पर वाल्व रिप्लेसमेंट (SAVR या TAVR) करवाना बेहद ज़रूरी है। यही कदम आपकी जीवन-गुणवत्ता (Quality of Life) और सुरक्षा (Safety) दोनों को सुनिश्चित करते हैं।
यदि आपको साँस फूलना, सीने में दर्द, चक्कर या बेहोशी जैसे लक्षण महसूस हों, तो इन्हें मामूली न समझें — तुरंत किसी हृदय-विशेषज्ञ (Cardiologist) से संपर्क करें। जल्दी जांच और इलाज से हार्ट फेल्योर जैसी गंभीर जटिलताओं से बचा जा सकता है।
Lindman BR et al: Aortic valve disease. In: Zipes DP et al, eds: Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 11th ed. Elsevier; 2019:1389-414
Nishimura RA et al: 2017 AHA/ACC focused update of the 2014 AHA/ACC guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 135(25):e1159-95, 2017
Dr Prem Aggarwal, (MD Medicine, DNB Cardiology) is a Cardiologist by profession and also the Co-founder of Medical Dialogues. He is the Chairman of Sanjeevan Hospital in Central Delhi and also serving as the member of Delhi Medical Council

